تالاسمی واژه ای است که برای نخستین بار یک دانشمند آمریکایی به نام دکتر کولی در سال ١٩٢۵ آن را شناخت و به دیگران معرفی کرد. تالاسمی یک کلمه یونانی میباشد و از دو کلمه ThalaSSa به معنی دریا و Emia یعنی خون تشکیل شده است و اصطلاحاً آن را بیماری خون دریا میگویند. تالاسمی به گروهی از اختلالات ژنتیک خون اطلاق میشود.
برای فهم تاثیر تالاسمی بر بدن انسان ابتدا شما باید اطلاعاتی کسب کنید.آفتاب یزد در اینباره با دکتر لیلی کوچک زاده، فوق تخصص خون و سرطان اطفال به گفتگو نشسته که در ادامه میخوانید:
انواع تالاسمی
تالاسمی به دو صورت طبقه بندی میشود که عبارتند از :
الف) بر اساس زنجیره ای از همو گلوبین که بدن فرد قادر به تولید نوع با کیفیت آن به میزان کافی نیست
ب) بر اساس شدت بیماری
بر اساس نوع زنجیره درگیر میتوان تالاسمی را به انواع آلفا، بتا و ... تقسیم نمود. البته انواع ترکیبی تالاسمی هم وجود دارد. به عنوان نمونه اگر هردو ژن تولید کننده زنجیره گاما و بتا در یک والد ناکارآمد باشد و ژن تولید کننده زنجیره گاما در والد دیگر ناکارآمد باشد، احتمال ابتلا فرزند این زوج به بتا / گاما تالاسمی وجود دارد.
یا مواردی که ژن عامل" HbE"، که در شرق آسیا بسیار معمول است، با ژن عامل بتا تالاسمی همراه شود. در ایران بتا تالاسمی بسیار شایع است. این نوع تالاسمی بر اساس شدت بیماری به سه دسته مینور(خفیف)، اینترمدیا (بینابینی) و ماژور(شدید) طبقه بندی میشود.نوع "مینور" تنها ناقل ویژگی تالاسمی است. این افراد هیچ گونه علامت روحی و جسمی ندارند و به رژیم خاص و توصیه بالینی نیاز ندارند. از آنجایی که این افراد میتوانند ویژگی تالاسمی را منتقل کنند، لازم است در زمینه ازدواج و بارداری دقت نمایند. گاهی ممکن است که ناقلین تالاسمی یک کم خونی خفیف را تجربه کنند که در مواردی با کم خونی فقر آهن اشتباه گرفته میشود. در این موارد لازم است همکاران پزشک با توجه به نتایج آزمایشات با دقت تصمیم بگیرند.نوع بینابینی دارای تظاهرات بالینی است. فرد مبتلا به تالاسمی بینابینی میتواند وابسته به تزریق خون یا غیروابسته به تزریق خون باشد. در هر دو حالت فرد مبتلا باید تحت نظر پزشک قرار گیرد و به طور مداوم از نظر سلامت کنترل گردد و در صورت نیاز همچون یک مبتلا به نوع ماژور درمان گردد.
نوع ماژور که عمدتا به عنوان بیماری تالاسمی شناخته میشود، وابسته به تزریق خون است. به دلیل تزریقات مکرر خون، آهن در بدن مبتلایان به این بیماری تجمع پیدا خواهد کرد که میتواند منشاء تخریب فعالیت بافتها و اندامهای فرد شود. برای پیشگیری از عوارض بار آهن این افراد ناگزیر به استفاده از داروهای آهن زدا هستند که انواع خوراکی و تزریقی آن در دسترس است.
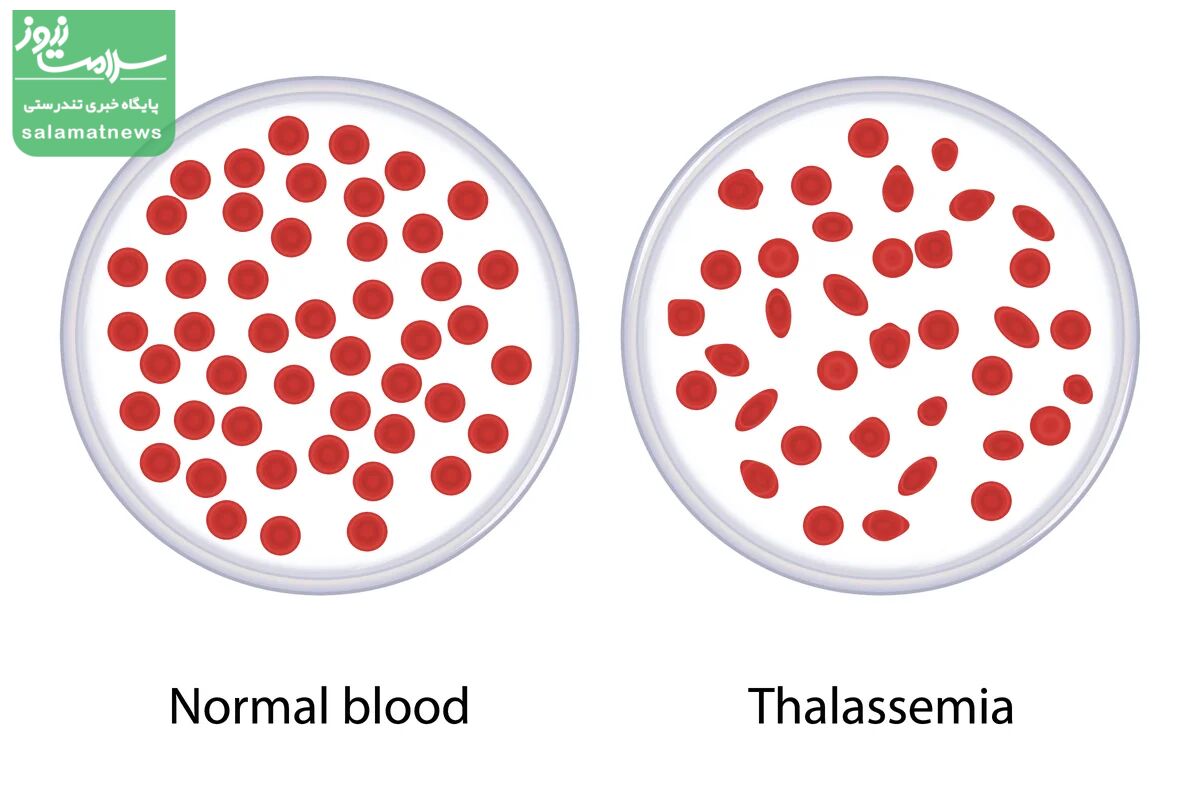
علل بیماری تالاسمی
همانگونه که قبلا گفته شد، علت تالاسمی عدم توانایی بدن در تولید هموگلوبین با کیفیت به میزان کافی است. همان طور که میدانید هموگلوبین یکی از ارکان مهم تشکیل دهنده "گویچه قرمز" است. هموگلوبین سالم توانایی حمل اکسیژن دارد و کمبود یا فقدان آن میتواند اکسیژن رسانی را در بدن مختل نماید. این بیماری از طریق وراثت منتقل میشود و راه انتقال غیروراثتی ندارد.
چه کسانی در خطر ابتلا به تالاسمی هستند؟
فرزندان والدینی که هردو ناقل ویژگی تالاسمی (تالاسمی مینور) هستند، در خطر ابتلا به بیماری تالاسمی شدید یا بینا بینی هستند. اگر والدین هردو ناقل تالاسمی باشند، احتمال ابتلا فرزندشان به بیماری تالاسمی 25 درصد است.
علائم و نشانههای تالاسمی
نوزاد مبتلا به تالاسمی شدید در بدو تولد فاقد علامت است ولی از سه ماهگی تا یک سالگی علائم کم خونی را نشان میدهد که باید تحت درمان قرار گیرد. در صورت درمان مناسب فرد مبتلا میتواند از مزایای زندگی طبیعی بهره مند گردد.
بیشتر بدانید:تفاوت کم خونی با تالاسمی
تشخیص
تشخیص تالاسمی با انجام تستهای آزمایشگاهی میسر است. آزمایش شمارش خون کامل (CBC) آسان ترین و در دسترس ترین راه تشخیص تالاسمی است. اما در مواردی نیاز به تستهای تکمیلی حس میشود. تستهایی همچون الکتروفورز هموگلوبین ما را قادر میسازد که میزان انواع هموگلوبین را در فرد اندازه گیری نماییم و بر اساس آن وجود و عدم وجود تالاسمی را تشخیص دهیم. حساسیت این روش بالا است ولی در مواردی ضرورت بررسیهای ژنتیکی احساس میشود. آزمایشهای ژنتیک تشخیص قطعی تالاسمی است ولی به دلیل هزینه بالا و دسترسی کمتر نسبت به سایر روشهای آزمایشگاهی به جز در موارد ضروری توسط پزشکان توصیه نمی شود.
درمان
در درمان تالاسمی دو رویه درمان قطعی و درمان نگهدارنده پیگیری میشود.درمان قطعی و در دسترس پیوند مغزاستخوان است. این درمان برای همه بیماران قابل انجام نیست. روش فوق زمانی موثر خواهد بود که یک اهدا کننده سازگار و مشابه وجود داشته باشد و فرد دریافت کننده پیوند (بیمار) از زمان کودکی تحت درمان مناسب و منظم قرار گرفته باشد. در ایران چند مرکز پیوند مغزاستخوان وجود دارد که تجارب موفقی در این زمینه دارند. به منظور درمان قطعی تالاسمی تحقیقات بر روی ژن درمانی ادامه دارد ولی هنوز به مرحله کاربردی نرسیده است. درمان نگهدارنده تالاسمی عمدتا شامل تزریق خون در کنار مصرف داروی آهن زدا است. در ایران خون کم لکوسیت در سازمان انتقال خون تولید میشود که عمدتا به مصرف درمان تالاسمی میرسد. داروهای آهنزدا خوراکی و تزریقی در دسترس مبتلایان به تالاسمی است. نوع تزریقی که "دفروکسامین " نام دارد واجد نیمه عمرکوتاهی است بنابراین به تدریج و توسط یک پمپ خودکار تزریق میشود. این روش تزریق طاقت فرسا بوده و در مواردی انگیزه بیماران به درمان را کاهش میدهد.
داروهای خوراکی نیز با دو نام "جنریک دفریپرون" و "دفرازیروکس " در دسترس عزیزان تالاسمی هستند که نوع "دفریپرون " گاهی توامان با نوع تزریقی مورد استفاده قرار میگیرد. درمانهای نگهدارنده شامل داروهایی که در سطح هموگلوبین تعادل ایجاد مینمایند، میشود. "هیدروکسی اوره" از جمله این داروها است که عمدتا در افراد محدودی از مبتلایان به تالاسمی بینابینی کاربرد دارد. تحقیقات جدید بر روی این دسته از داروها متمرکز شده ولی هنوز به کارایی بالینی گسترده نرسیده است و در مرحله ثبت دارو میباشد.
بیماری تالاسمی شدید و بینابینی سندرم هستند که میتوانند در صورت عدم درمان یا درمانهای ناقص اندامهای مختلف فرد مبتلا را درگیر نمایند به همین دلیل لازم است این افراد همواره تحت نظر یک تیم مجرب پزشکی شامل تخصصهای مختلف باشند.
پیشگیری
با انجام یک آزمایش خون ساده قبل از ازدواج میتوان از تولد نوزاد مبتلا به تالاسمی پیشگیری کرد. در ایران طرح کشوری پیشگیری از تالاسمی از سال 1375 آغاز شد.
این طرح بر اساس غربالگری زوجین ناقل تالاسمی بنا شده است. در این طرح ابتدا مرد کاندید ازدواج بررسی میشود و در صورت ناقل بودن زن کاندید ازدواج هم مورد بررسی قرار میگیرد. اگر هردو فرد کاندید ازدواج (زوج و زوجه) ناقل ویژگی تالاسمی باشند، برخی گزینههای پیش روی آنها قرار دارد.
بیشتر بدانید: وضعیت بیماری تالاسمی در جهان و ایران
گزینههای پیش روی زوجهایی که هر دو ناقل هستند
برخی گزینهها پیش روی زوجهایی که هر دو ناقل هستند، وجود دارد که عبارتند از :
- از ازدواج با هم منصرف شوند.
- ازدواج کنند ولی بچه دار نشوند. این افراد میتوانند براساس قانون کودکی را به فرزندی قبول کنند.
- به روش لقاح مصنوعی باردار شوند که این روش پرهزینه است و زوجین باید هزینههای آن را درنظر بگیرند.
- از روش تشخیص ابتلا جنین به تالاسمی استفاده کنند و در صورت ابتلا جنین به تالاسمی بارداری را متوقف نمایند. این روش در ایران در دسترس و معمول است اما زوجین باید تحت مراقبت متخصص زنان باردار شوند و قبل از هفته هجدهم بارداری، ابتلا جنین به تالاسمی تشخیص داده شود. برمبنای فتوی شرعی توقف بارداری قبل از هفته هجدهم در این مورد میسر است.
توصیه پایانی پزشک
پیشگیری و درمان تالاسمی هردو حائز اهمیت هستند. در سالهای گذشته طرح پیشگیری از تالاسمی با موفقیتهای فراوانی روبرو گشته و میزان تولد موارد جدید مبتلا به این بیماری را به شدت کاهش داده است.
اما در استان سیستان و بلوچستان توفیق طرح نسبت به سایر مناطق کشور کمتر بوده و ضروری است که آگاهی خانوادهها به ویژه جوانان در این استان از اهمیت پیشگیری از تالاسمی و مسئولیت والدین در قبال سلامت فرزندانشان افزایش یابد. همچنین با درمانهای مناسب تعداد زیادی از مبتلایان به عنوان شهروند فعال وارد جامعه شده اند. براساس دستوالعمل سازمان بهداشت جهانی سلامت شامل سلامت جسمی، روحی و اجتماعی است.
لذا در شرایط فعلی مراقبت از تالاسمی را نمی توان تنها در درمان این عزیزان توسط وزارت بهداشت، درمان و آموزش پزشکی خلاصه کرد.
وظیفه سایر نهادها در ایجاد شغل و حمایتهای اجتماعی از بیماران تالاسمی غیرقابل انکار است. اگر درمان و حمایت مناسب از بیماران تالاسمی در دسترس باشد، ترکیب "بیمار تالاسمی" جای خود را به ترکیب "فرد تالاسمی" خواهد داد.

















نظر شما