به گزارش سلامت نیوز به نقل از نم در طول چند دهه گذشته، توسعه و پیشرفت شتابان فناوری دیجیتال باعث تغییر در تمام جنبههای تلاش انسان شده است. استفاده از ضبط مکانیکی و دیجیتالی و ثبت وضعیت فیزیکی، تجربیات و روایتها، زمینه را برای پیشرفت انقلابی در مدیریت سلامت فردی و پزشکی، استراتژیهای سلامت در سطح جمعیت، و تولید همزمان دانش و بینش جدید فراهم کرده است. این ظرفیتهای با واسطه دیجیتالی در حال توسعه، سلامت دیجیتال نامیده میشوند.
توسعههایی مانند محاسبات ابری، هوش مصنوعی، یادگیری ماشینی، بلاک چین، تشخیص و درمان با واسطه دیجیتال، سلامت از راه دور، و برنامههای کاربردی سلامت تلفن همراه برای مصرفکننده اکنون به طور معمول در خود مدیریتی، مراقبتهای بهداشتی و علوم زیست پزشکی استفاده میشوند. این پیشرفتها قرار است که تشخیصها و مداخلات زودهنگام را هدایت کنند، نتایج را بهبود بخشند و از بیماران درگیرتر حمایت کنند.
در اواسط قرن بیستم، سازمان بهداشت جهانی تازه تأسیس (WHO) مفهوم سلامت را به عنوان "وضعیت رفاه کامل جسمی، روانی و اجتماعی و نه صرفاً عدم وجود بیماری یا ناتوانی" تعریف کرد .به عنوان یک مفهوم یکپارچه، این تعریف چشم اندازی جسورانه و دست نیافتنی است، حتی برای ایالات متحده به عنوان ثروتمندترین کشور جهان.
متأسفانه، سیاستهای سلامت ایالات متحده و سرمایهگذاریهای سیستم بهداشتی با این بینشها ناهمسو هستند. در ایالات متحده، تقریباً 90٪ از تمام هزینه های بهداشتی به جای رسیدگی به عوامل مستعد کننده این بیماری ها و آسیب ها صرف درمان بیماری ها و آسیب ها می شود.
تا سال 2020، هزینه های بهداشتی ایالات متحده به 4.1 تریلیون دلار افزایش یافته. پیشبینی میشود که هزینههای بخش بهداشت سالانه به بیش از 6 تریلیون دلار افزایش یابد و 20 درصد از تولید ناخالص داخلی کشور را تا سال 2028 شامل شود .
با وجود اینکه ایالات متحده تقریباً دو برابر سایر کشورهای پردرآمد هزینه می کند، از چشم انداز WHO فاصله زیادی دارد. ایالات متحده در حال حاضر دارای امید به زندگی پایین تر، نرخ مرگ و میر بیشتر بر اثر خودکشی، بار بیماری مزمن بالاتر، نرخ بالاتر بستری شدن در بیمارستان قابل پیشگیری، استفاده بیشتر از آزمایش ها و روش های غیرضروری گران است.
علیرغم دستاوردهای مهم در دو دهه گذشته، که با سرمایه گذاری قابل توجه پرداخت کنندگان، ارائه دهندگان و دولت فدرال در پرونده الکترونیک سلامت (EHRs)، پیشرفت به سمت سیستم های قابل همکاری و فناوری پیشرفته برای هماهنگی مراقبت و مدیریت بیماری، امکان پذیر شد،همچنان امید دستیابی به سلامت دیجیتال موهوم می ماند و ممکن است توانایی استفاده از فناوری دیجیتال برای بهبود اثربخشی، کارایی، برابری و تداوم مراقبت به طور اساسی به صورت تئوری باقی بماند .
به عنوان مثال، رابط های دیجیتال در سیستم های مراقبت بستری اغلب ناشیانه هستند. حجم دادههای بهداشتی عمدتاً جداسازی شده، غیرقابل دسترس و به سختی جمعآوری میشوند، تا حدی به دلیل نیاز مداوم به استانداردهای در حال تکامل دادهها. علاوه بر این، ابزارها و داده های دیجیتال در کمک به پزشکان در درک بهتر ترجیحات و شرایط بیمار و خانواده که پیشرفت سلامتی را در خارج از کلینیک تسهیل می کند، نسبتاً بی اثر هستند.
مفهوم ابزارهای دیجیتالی که میتوانند بهطور گسترده برای هماهنگ کردن سازمانهای مراقبتهای بهداشتی و تلاشهای بهداشت عمومی برای شناسایی و درگیر کردن افراد در معرض خطر خاص ناشی از خطرات بهداشت عمومی رفتاری، اجتماعی و محیطی به کار روند، در بهترین حالت ابتدایی باقی میماند.
چشم انداز گسترده در یک آموزش سیستم آموزش سلامت که مجموعه داده ها را به هم پیوند می دهد و آنها را با استفاده از هوش مصنوعی و یادگیری ماشینی تجزیه و تحلیل می کند، در حال ظهور است و فعلا محدود به چند پایلوت است.
مفهوم ابزارهای دیجیتالی که میتوانند بهطور گسترده برای هماهنگ کردن سازمانهای مراقبتهای بهداشتی و تلاشهای بهداشت عمومی برای شناسایی و درگیر کردن افراد در معرض خطر خاص ناشی از خطرات بهداشت عمومی رفتاری، اجتماعی و محیطی به کار روند، در بهترین حالت ابتدایی باقی میماند.
برای تحقق کامل چشم انداز یک سیستم آموزش سلامت باید پیشرفت مداوم و سریع حاصل شود. در عصر دیجیتال، صرف نظر از موانع خاصی برای ایجاد و حمایت از سلامت افراد و جمعیت (به عنوان مثال، COVID-19، فرسودگی کارکنان، چشم انداز چالش برانگیز مالی، برابری، و غیره)، سلامت دیجیتال می تواند و باید به عنوان یک "نیرو" عمل کند.
سلامت دیجیتال و مراقبت های پزشکی
فناوری دیجیتال در حال حاضر توسعه یافته و در تمام جنبه های بهداشت و مراقبت های بهداشتی به کار گرفته شده است. ابزارهای مختلف سلامت دیجیتال در ده ها عرصه کاربردی گروه بندی می شود، اما تعداد برنامه های کاربردی به هزاران می رسد.
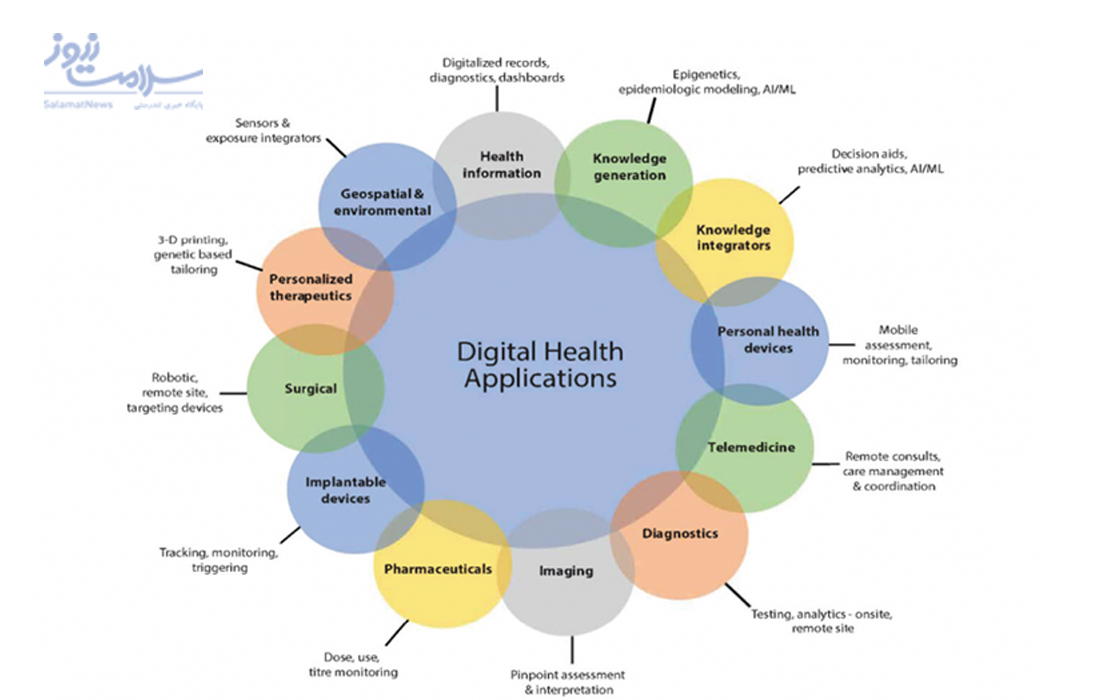
نویسندگان این مقاله پتانسیل سلامت دیجیتال در ارائه مراقبت های بهداشتی را در زمینه های زیر می بینند:
- پیشرفت تشخیص و درمان
- اطمینان از تداوم مراقبت
- تسهیل مدیریت بیمار خارج از محل از طریق پزشکی از راه دور
- مشارکت با افراد برای حمایت از خود مراقبتی
- کاهش خطا و اتلاف در سیستم مراقبت های سلامتی
پیشبرد تشخیص و درمان
تحقیقات نشان میدهد که بخش قابلتوجهی از هزینههای بهداشتی به بیماریهای مزمن مربوط میشود یا افرادی که چندین بیماری را تجربه میکنند، سهم نامتناسبی از هزینهها را تشکیل میدهند. اگرچه تحقیقات بیشتری لازم است، یک بررسی به این نتیجه رسید که خود مدیریتی به عنوان بخشی از یک برنامه درمانی برای بیماران مبتلا به شرایط مزمن تأثیرات کوچک تا متوسطی بر رفتارهای سلامتی، نتایج سلامتی و استفاده از خدمات دارد و باید یک اولویت مستمر در ترویج باشد.
برای رفع این مشکلات،نمونهای از ابزار تشخیصی تقویتشده توسط سلامت دیجیتال شامل فوتوپلتیسموگرافی مبتنی بر تلفن هوشمند (استفاده از دوربین گوشی هوشمند برای فیلمبرداری از نوک انگشت اشاره سوژه)، همراه با یک شبکه عصبی عمیق، نوعی هوش مصنوعی (AI)، برای تشخیص دیابت تولید شده است .
چنین ابزارهایی می توانند برای غربالگری گسترده و کم هزینه استفاده شوند. هوش مصنوعی همچنین در رادیولوژی و آسیب شناسی برای تقویت تفسیر انسان از تصاویر تشخیصی (مانند تصویربرداری چشمی، اشعه ایکس یا تشدید مغناطیسی) و تصاویر آسیب شناسی استفاده می شود و از تشخیص دقیق تر و به موقع تر و طرح های درمانی فردی برای سرطان های مختلف و بیماری های کلیوی پشتیبانی می کند.
سلامت دیجیتال میتواند داده های بدون ساختار را به اطلاعات بالینی عملی برای حمایت از مراقبت بهینه تبدیل کند. این رشته اگرچه نوپا است اما به سرعت در حال پیشرفت است. به عنوان مثال، هوش مصنوعی برای بهبود سرعت پیشبینی و تشخیص سپسیس استفاده شده است.
این فناوریها که با ارائه مراقبت ادغام شدهاند، میتوانند الگوها را شناسایی و پیوندهایی بین منابع داده متفاوت ایجاد کنند و گزینههای درمانی را برای بازبینی پزشکان پیشنهاد کنند. علاوه بر این، سیستمهای CDS مبتنی بر هوش مصنوعی ممکن است فرصتهایی را برای بهبود کارایی و کاهش فرسودگی پزشکان که یکی دیگر از مزایای بالقوه استفاده از آن است، ارائه دهند.
تضمین تداوم مراقبت
حتی پیچیدهترین تشخیصهای دیجیتالی اگر در یک اکوسیستم مراقبت بهداشتی چندپاره اجرا شوند، تأثیر کمی بر نتایج بالینی خواهند داشت. قوانین درمان به استانداردهای اساسی، از جمله مسائل فنی، نحوی و معنایی پیرامون قابلیت همکاری دادههای سلامتی میپردازد و اطمینان از انتخاب بیماران هنگام مدیریت دادههای سلامتی خود را در اولویت قرار میدهد. پیچیدگیهای بیشتر مرتبط با یک چارچوب اعتماد قوی، دقت دادهها، تطبیق هویت و حفاظت از حریم خصوصی دادههای فردی که توسط نهادهای غیر تحت پوشش مدیریت میشوند نیز برای مقابله حیاتی خواهند بود.
پیشرفت قابل توجهی در قابلیت همکاری در دهه گذشته با اجرای استانداردهای داده های اساسی مانند منابع تعاملی سریع بهداشت و درمان سطح 7 (FHIR) (HL7 International, nd)، SNOMED (SNOMED International, nd)، RxNorm (NLM, 2022) رخ داده است. با این حال، قابلیت همکاری گسترده پلتفرمهای داده مراقبتهای بهداشتی در بسیاری از تنظیمات به دلیل در دسترس بودن سوابق ناقص، فقدان استانداردهای اصطلاحی، و نگرانی در مورد ادغام دو طرفه دادهها بین سیستمهای بهداشتی با استفاده از EHR های مختلف ناقص است.
در یک مطالعه در سال 2019 روی پزشکان مراقبت های اولیه در کشورهای با درآمد بالا، دریافتند که بیش از 50 درصد از پزشکان مراقبت های اولیه آمریکایی که مورد بررسی قرار گرفتند قادر به تبادل الکترونیکی داده ها با پزشکان خارج از محل کار خود هستند.
علاوه بر این، از آنجایی که سلامت اساساً توسط مراقبت های بهداشتی تولید نمی شود با قابلیت همکاری با داده های خارج از EHR به تصویری جامع از یک فرد اضافه میکند و از تداوم مراقبت حمایت کند. با این حال، این سطح از قابلیت همکاری نوپا است، همانطور که با بررسی اخیر ظرفیت تبادل دادههای ابزارهای پوشیدنی(مثل ساعت دیجیتال) نشان داده شده است، که توانایی محدودی برای انتقال دادهها از سیستمهای مانیتورینگ تلفن همراه به سوابق پزشکی را نشان میدهد .
قدرت سیستم های EHR برای جمع آوری و سازماندهی داده های بالینی امکان یادگیری چرخه سریع و چابکی سازمانی را فراهم می کند. اما موانع - اعم از فنی و اقتصادی - برای انتقال دادههای غیربومی به EHR، دید جامع افراد و جمعیتهای مورد نیاز برای تغییر ارائه مراقبتهای بهداشتی و سیستم بهداشتی را محدود میکند.
تحقیقات پتانسیل تبادل اطلاعات سلامت (HIE) و قابلیت همکاری را برای بهبود هماهنگی مراقبت و کاهش هزینه ها ثبت کرده است و احتمالاً گزارش سلامت عمومی را نیز مفید خواهد بود. نمونه ای از استفاده از HIE برای حمایت از هماهنگی مراقبت، تحویل داشبوردهای تقریباً هم زمان به ارائه دهندگان مراقبت های اولیه و اختلالات مصرف مواد در مورد پذیرش و ترخیص در بخش اورژانس و بستری برای پانل بیماران آنها است که از هماهنگی مراقبت های پس از ترخیص پشتیبانی می کند .
در این راستا، بانکداری، که همه جا حاضراست تقریباً زمان واقعی و استاندارد شده به اطلاعات حساب را در سطح جهانی فراهم می کند، درس هایی در مورد تبادل اطلاعات در سطح صنعت ارائه می دهد که در مراقبت های بهداشتی به کار گرفته می شود.
انجمن ارتباطات مالی بین بانکی جهانی (SWIFT) یک سیستم پیام رسانی تراکنش های مالی را در دهه 1970 با تمرکز بر تراکنش های ضروری، یک مورد تجاری قوی برای مشارکت، و یک سازمان نظارتی با حمایت صنعت ایجاد کرد . دفتر هماهنگکننده ملی فناوری اطلاعات سلامت (ONC)، از طریق چارچوب تبادل معتمد و توافقنامه مشترک (TEFCA)، با به رسمیت شناختن رسمی یک سازمان نظارتی با حمایت صنعت از طریق نهاد هماهنگکننده شناختهشده (RCE) به سمت این چشمانداز پیش رفته است. ، که در سال 2019 به پروژه سکویا اعطا شد.
تسهیل مدیریت بیماران از طریق پزشکی از راه دور
ابزارهای دیجیتالی که دادهها را جمعآوری میکنند و از مداخلات خارج از محیط بالینی پشتیبانی میکنند، فرصتهای معناداری برای شناسایی خطرات و مشارکت بیماران ارائه میدهند. برنامههای روبهروی مصرفکننده و مانیتورهای بالینی که بهطور فعال یا غیرفعال دادهها را جمعآوری میکنند نیز میتوانند به عنوان یک سیستم هشدار اولیه برای پیشگیری و مدیریت بیماری عمل کنند. در طول همهگیری COVID-19، برنامههای ردیابی تماس دیجیتال به بیماران اعلانهایی درباره قرار گرفتن در معرض احتمالی COVID-19 ارائه میکردند.
فراتر از کووید-19، برخی از ابزارها هشدارهایی را برای افراد یا مراقبان در مورد تغییرات در خطرات زیست محیطی، مانند هشدارهای گرده یا آلودگی هوا ایجاد می کنند، در حالی که سایر پلتفرم ها هشدارهایی را برای بیماران، خانواده ها و ارائه دهندگان در صورت تشدید بیماری ایجاد می کنند.
علاوه بر این، در حالی که به طور گسترده برای همه جمعیت ها قابل قبول یا قابل دسترسی نیست، استفاده از ابزارهای نظارت از راه دور بیمار (RPM) در طول همه گیری COVID-19 افزایش یافت. RPM پزشکان را قادر می سازد تا علائم را برای بیماران در خانه با موارد خفیف کووید-19 ارزیابی کنند و پیامدهای بهداشتی غیر مرتبط با کووید-19 را در زمینه زندگی روزانه بیماران مبتلا به بیماری های مزمن مشاهده کنند.
ابزارهای دیجیتال همچنین ارائه مراقبت را برای ارائه دهندگان فراتر از بیمارستان یا اتاق معاینه گسترش داده اند. یک تجزیه و تحلیل در سال 2020 نشان داد که ویزیت های مراقبت فوری مجازی می تواند نیاز به مراقبت های اتاق اورژانس را تا حدود 20٪ کاهش دهد و 20٪ از تمام خدمات مراقبت های اداری، سرپایی و بهداشتی در خانه می تواند به صورت مجازی یا تقریباً مجازی ارائه شود.
حتی مراقبتهای حاد را میتوان خارج از محیط ارائه مراقبتهای بهداشتی ارائه کرد، همانطور که در طول همهگیری COVID-19 شاهد بودیم، زمانی که بیماران شدیداً بیمار بسیاری از تختهای بیمارستانی را اشغال کردند واحدهای مراقبت ویژه مجازی می توانند نظارت از راه دور بیماران را توسط متخصصانی که می توانند بیماران را در مکان های مختلف مدیریت کنند، ارائه دهند و به بیماران این امکان را می دهد که مراقبت های سطح بخش مراقبت های ویژه را در بیمارستان های محلی دریافت کنند.
مشارکت با افراد برای حمایت از خودمراقبتی
با توجه به اینکه اکثر مدیریت بیماریهای مزمن خارج از محیطهای مراقبت بهداشتی سنتی اتفاق میافتد، مشارکت با افراد به گونهای که بتوانند به طور کامل در مراقبت از خود شرکت کنند و ملاقات با افرادی که از نظر جسمی و روحی آماده برای دستیابی به نتایج بهتر سلامت، بهبود کیفیت زندگی ضروری است.
با این حال، ملاقات افراد با شرایط خاص خود ممکن است چالش های متعددی را هم برای افراد و هم برای سیستم تحویل ایجاد کند. شکاف های دانش پایه در مورد آناتومی و فیزیولوژی به دلیل مسایل روانی زبان، سلامت و سواد خواندن، حساب، باورهای فرهنگی متضاد، و محدودیت در ظرفیت شناختی کار را بدتر هم میکند.
همین چالشها ممکن است با تحمل ضعیف دارو و برنامههای مراقبت بالینی پیچیده تشدید شوند.
مسائل دسترسی، از جمله دوری از سیستم تحویل برای ساکنان روستایی، کمبود حمل و نقل و دشواری در گرفتن وقت از محل کار، همه بر حضور در بازدیدهای ارائهدهنده تأثیر میگذارد و میتواند منجر به تأخیر در جستجوی مراقبت شود. موانع مالی افراد را مجبور میکند بین مراقبتهای بهداشتی مورد نیاز و دارو و سایر هزینههای خانوار یکی را انتخاب کنند که میتواند منجر به عدم مصرف داروها طبق تجویز، از جمله تقسیم قرص و حذف دوز شود
این موانع اغلب منجر به اینرسی بالینی میشوند و با نژادپرستی ساختاری تقویت میشوند و باعث افزایش نابرابریهای بهداشتی در میان جوامع کممنابع میشوند. همه بر حضور در بازدیدهای ارائه دهنده تأثیر می گذارد و می تواند منجر به تأخیر در جستجوی مراقبت شود.
با استفاده از ابزارهای دیجیتالی که با موفقیت در صنایع دیگر مانند زمانبندی مبتنی بر اولویت مصرفکننده استفاده میشوند. توصیه های شخصی و ارتباطات متنی منظم، سیستم مراقبت های بهداشتی برای ایجاد مشارکت قوی تری بین افراد، خانواده ها و ارائه دهندگان قرار گیرد.
داده ها و ابزارهای سلامت دیجیتال به عنوان یک عامل پیوند دهنده در درک مشترک آنها از وضعیت سلامت فرد و یک برنامه مدیریت سلامت مشترک عمل می کنند.
افراد و خانواده ها در سایر جنبه های زندگی خود مانند رزرو هواپیما، خدمات خودرو و بانکداری به ابزارهای موبایل و آنلاین عادت کرده اند. توسعه یک مشارکت قوی بین افراد، خانواده ها و ارائه دهندگان مستلزم پذیرش بیشتر سیستم هایی است که به همان روشی که این ابزارهای دیگر عمل می کنند، ارائه می دهند که بیمار محور، آسان، و ارتباط دو طرفه ایمن برای رزرو قرار، ثبت نام شخصی و نظرسنجی های بازخورد. چنین ابزارهایی می توانند و باید به طور یکپارچه در جریان کار سیستم های بهداشتی قابل همکاری باشند.
در حالی که پورتال های مختلف از بسیاری از این عملکردها پشتیبانی می کنند، پذیرش در بین بزرگسالان در ایالات متحده کمتر از 50٪ است. استراتژیها باید راحتی کاربر با فناوری را تایید کنند و حالتهای ارتباطی متعددی از جمله پیامهای متنی، صوتی و تصویری را بسته به ترجیح کاربر ارائه دهند.
این رویکردها همچنین باید شکل و فرکانس ارتباط را در نظر بگیرند تا حداکثر تعامل و درک را تضمین کنند. استراتژیها باید راحتی کاربر با فناوری را تایید کنند و حالتهای ارتباطی متعددی از جمله پیامهای متنی، صوتی و تصویری را بسته به ترجیح کاربر ارائه دهند . این رویکردها همچنین باید شکل و فرکانس ارتباط را در نظر بگیرند تا حداکثر تعامل و درک را تضمین کنند.
کاهش خطا و خسارت در سیستم مراقبت های بهداشتی دیجیتالی
تحقیقات گسترده نشان می دهد که منابع مراقبت های بهداشتی به طور نامناسب در سیستم های فعلی تخصیص داده شده است. ضایعات پیامدهایی را برای نتایج کیفی و ایمنی بیمار (به عنوان مثال، خطاها و تأخیرهای پزشکی) و کارایی اقتصادی (مثلاً هزینههای غیر ضروری) به همراه دارند.
در زمینه ایمنی، از گزارش موسسه پزشکی (IOM) با عنوان To Err Is Human: Building a Safer Health Systemدر سال 2000 منتشر شد، ارائه دهندگان مراقبت های بهداشتی پیشرفت هایی در کاهش آسیب در محیط های بیمارستانی داشته اند، اما این پیشرفت به طور گسترده ای متفاوت است .
ناتوانی در اندازهگیری دقیق آسیبهای مرتبط با فقدان اطلاعات به موقع، استاندارد و دقیق در بین سیستمها نیز نگرانکننده است . همانطور که در گزارشی از IOM در سال 2010 با عنوان The Health Imperative: Lowering Costs and Improving Outcomes در سال 2010 شناسایی شد ، نوآوری در سراسر بخش ها برای کاهش ضایعات و افزایش کارایی اساسی بوده است و استفاده از آن به عنوان یک استراتژی برای رسیدگی به این مسائل در مراقبت های بهداشتی ضروری است.
دیجیتالی کردن داده های بهداشتی از دیرباز پایه و اساس ایمنی بیمار، کارایی عملیاتی و کیفیت مراقبت در نظر گرفته شده است. این همچنین یک نیروی محرکه در پشت قانون فناوری اطلاعات سلامت برای سلامت اقتصادی و بالینی (HITECH) بود که انگیزه پذیرش EHRs را ایجاد کرد .
تا سال 2017، 80 درصد از پزشکان مستقر در مطب و 96 درصد از بیمارستانهای مراقبتهای حاد غیرفدرال، EHRهای تایید شده را پذیرفته بودند . مطالعات متعدد بهبودهایی را در کیفیت مراقبت ثبت کرده اند با این حال، در یک نظرسنجی اخیر از بیش از 5000 پزشک در همه تخصص ها مشخص شد استفاده از EHR ضعیف بوده است. نتایج یک رابطه دوز-پاسخ بین قابلیت استفاده از EHR و فرسودگی پزشک را نشان داد که به طور منفی با ایمنی بیمار مرتبط است .
با این حال، ایمنی بیمار بدون توجه به تجربه پزشک بهبود می یابد. علاوه بر این، فرصتهای مداوم برای یکپارچهسازی بهتر عملکردهای بالینی و اداری، سادهسازی اسناد (به عنوان مثال، از طریق فناوریهای صوتی)، خودکار کردن گزارشهای معیارهای کیفیت و تعبیه سیستمهای هوش مصنوعی و CDS پیشرفته، نشاندهنده پیشرفتهای معناداری است که فروشندگان EHR با بلوغ این پلتفرمها دنبال میکنند. عملکرد جدید در پلتفرم های خود یا با اتصال به فروشندگان شخص ثالث خارجی، ایجاد یک رویکرد "هم/و" برای به حداکثر رساندن کارایی.
سلامت از راه دور میتواند تأخیر در مشاورههای تخصصی و مراقبتهای اولیه را کاهش دهد، زیرا محدودیتهای فضای فیزیکی مشترک برای امتحان از بین میرود. تجزیه و تحلیل پیشرفته همچنین می تواند با کمک به متخصصان مراقبت های بهداشتی در بالاترین سطح مجوزهای خود، خسارت را کاهش دهد.
تجزیه و تحلیل پیشرفته می تواند طبقه بندی خطر بالینی را بهبود بخشد و به اعضای تیم مراقبت کمتر ماهر اجازه می دهد تا نیازهای بیمارانی را که نیاز به حداقل مراقبت دارند، برطرف کنند. اعضای تیم مراقبت با مهارت بالاتر آزاد می شوند تا زمان بیشتری را با بیمارانی که نیازهای پزشکی پیچیده ای دارند بگذرانند و در نتیجه مراقبت مناسب، در زمان مناسب، در مکان مناسب، توسط اعضای تیم بالینی مناسب به بیماران مناسب ارائه شود.














نظر شما