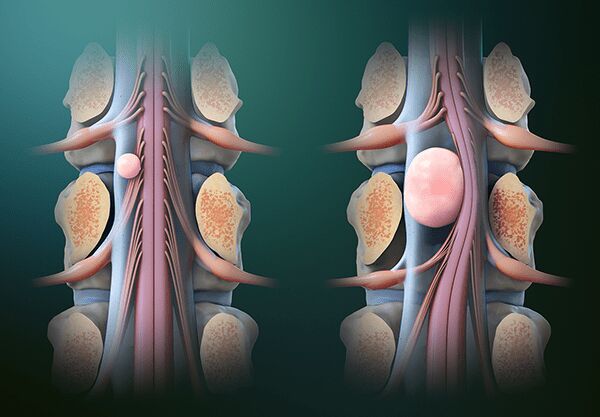
تومور نخاعی، شیوع به نسبت کمی دارند و تقریباً به ازای هر چهار تومور مغزی، یک تومور نخاعی وجود دارد. شایعترین تومورهای طناب نخاعی شامل آستروسیتوم، اپاندیموم و همانژیوبلاستوم هستند. ارزیابی مرگ و میر پس از عمل، عوارض و پیامدهای پس از برداشتن تومورهای نخاعی در جراحی پزشکی مبتنی بر شواهد حیاتی است و تصمیمات پزشکی در مورد روشهای جایگزین درمانی توسط چنین ارزیابیهایی انجام میشوند. از این رو، بررسی دقیق نتایج جراحی در سطح عمومی مهم است. در این مقاله که به نگارش دکتر علیرضا طبیب خوئی است به عوارض بعد از عمل و عواملی که میتوانند در بروز آن تاثیرگذار باشند، پرداخته میشود.
تومور نخاعی چیست؟
تومور نخاعی ناشی از رشد غیرطبیعی سلولها در کانال نخاعی است که میتواند به صورت درد در ناحیهی تومور به خصوص در هنگام انجام فعالیت، نشستن و یا دراز کشیدن مشاهده شود. در حالت آرمانی، هدف از درمان تومور نخاعی، از بین بردن کامل آن است. اما، این هدف ممکن است با خطر آسیب دائمی به نخاع و اعصاب اطراف آن مواجه شود. از این رو جراحان مغز و اعصاب باید سن و سلامت کلی بیمار را در نظر بگیرند، به نوع تومور و اینکه آیا از ساختارهای ستون فقرات یا کانال نخاعی ناشی میشود یا از نقاط دیگر بدن به ستون فقرات سرایت کرده است توجه کنند تا بتوانند برنامهی درمانی مناسبی را ارائه دهند و عوارض بعد از جراحی را به حداقل برسانند.
روشهای تشخیص تومور نخاعی
به دلیل عدم شیوع علائم تومورهای ستون فقرات از جمله نخاع و شباهت آنها به بسیاری از بیماریهای رایج، گاهی اوقات ممکن است وجود آنها در ناحیهی ستون فقرات نادیده گرفته شود. لذا بررسی سابقهی پزشکی کامل بیمار و انجام معاینات فیزیکی و عصبی لازم است. اگر پزشک مشکوک به تومور ستون فقرات باشد، آزمایشهای زیر میتوانند به تأیید تشخیص و تعیین دقیق وجود تومور کمک کنند:
تصویربرداری رزونانس مغناطیسی (MRI)
در این روش، از میدان مغناطیسی قدرتمند و امواج رادیویی برای تولید تصاویر دقیق از ستون فقرات، نخاع و اعصاب استفاده میشود. ممکن است در طول انجام آزمایش، به ورید دست یا ساعد، مادهی حاجب برای برجسته کردن بافتها و ساختارهای خاص تزریق شود.
توموگرافی کامپیوتری (CT)
در این آزمایش، از پرتو باریک تابش برای تولید تصاویر دقیق از ستون فقرات استفاده میشود. گاهی اوقات به تشخیص پزشک سی تی با رنگ کنتراست تزریقی ترکیب میشود تا تغییرات غیرمعمول در کانال نخاعی یا در قسمت نخاع راحتتر دیده شود. به ندرت از سی تی اسکن برای تشخیص تومورهای ستون فقرات استفاده میشود.
بیوپسی
برای تعیین نوع دقیق تومور ستون فقرات، تنها راه بیوپسی است که در آن، بافت کوچکی از تومور در زیر میکروسکوپ بررسی میشود. نتایج بیوپسی، به تعیین گزینههای درمانی کمک میکند.
درمان تومور نخاعی
درمان تومور نخاعی بسته به شرایط جسمی، سن و جنسیت بیمار و همینطور بسته به شدت و نوع بیماری متفاوت خواهد بود. به طور کلی گزینههای درمانی برای اکثر تومورهای ستون فقرات از جمله تومور نخاعی عبارتند از:
نظارت
برخی از تومورهای ستون فقرات ممکن است قبل از بروز علائم و اغلب زمانی که برای بیماری دیگری مورد ارزیابی قرار میگیرند، کشف شوند. اگر تومورها کوچک باشند و رشد نکنند یا به بافتهای اطراف فشار وارد نکنند، نظارت دقیق بر آنها میتواند تنها راهکار ممکن باشد. در این راستا، پزشک اسکن دورهای سی تی یا ام آر آی را در بازه زمانی مناسب برای نظارت بر تومور توصیه میکند.
جراحی
این راهکار اغلب درمان گزینشی برای تومورهایی است که میتوانند احتمال خطر آسیب به نخاع یا آسیب عصبی را افزایش دهند. تکنیکها و ابزارهای جدید به جراحان مغز و اعصاب اجازه میدهند تا به تومورهایی که قبلاً غیرقابل دسترس بودند، دسترسی داشته باشند. میکروسکوپهای پرقدرت مورد استفاده در میکروسرجری، تشخیص تومور از بافت سالم را آسان میسازد. همچنین پزشکان میتوانند عملکرد طناب نخاعی و سایر اعصاب مهم را در طول جراحی تحت نظر داشته باشند. بنابراین، احتمال آسیب رساندن به نخاع به حداقل میرسد. در برخی موارد، امواج صوتی با فرکانس بسیار بالا ممکن است در طول جراحی مورد استفاده قرار گیرد.
با وجود ظهور آخرین پیشرفتهای تکنولوژی در جراحی، همیشه امکان حذف کامل همهی تومورها وجود ندارد و ممکن است پس از جراحی، پزشک انجام پرتودرمانی و یا شیمی درمانی را برای تکمیل روند درمانی توصیه نماید. بهبودی پس از جراحی ستون فقرات بسته به روش ممکن است هفتهها یا ماهها طول بکشد. از دست دادن موقتی حس یا عوارضی از جمله خونریزی و آسیب به بافت عصبی از جمله عوارضی است که ممکن است بیماران آن را تجربه کنند.
پرتو درمانی
برای از بین بردن بقایای تومورهای باقیمانده از جراحی و برای درمان تومورهای غیرقابل جراحی، یا برای درمان آن دسته از تومورهایی که جراحی آنها بسیار خطرناک است، پرتودرمانی کاربرد دارد. مصرف برخی داروهای تجویزی توسط پزشک ممکن است به کاهش برخی از عوارض جانبی اشعه مانند تهوع و استفراغ کمک کند. گاهی اوقات پرتودرمانی ممکن است برای به حداقل رساندن میزان بافت سالم و آسیبدیده و موثرتر کردن درمان تنظیم شود. تغییرات ممکن است از تغییر ساده دوز پرتو تا استفاده از تکنیکهای پیچیده مانند پرتودرمانی منسجم سه بعدی باشد.
از آنجایی که انجام جراحی و پرتودرمانی و حتی خود تومورها میتوانند باعث التهاب در داخل نخاع شوند، گاهی اوقات پزشکان کورتیکواستروئیدها را پس از جراحی یا در طول پرتودرمانی برای کاهش تورم تجویز میکنند. اگرچه کورتیکواستروئیدها التهاب را کاهش میدهند؛ اما معمولاً فقط برای دورههای کوتاه تجویز میشوند تا از عوارض جانبی جدی مانند ضعف عضلانی، پوکی استخوان، فشار خون بالا، دیابت و افزایش حساسیت به عفونت جلوگیری شود.
شیمی درمانی
شیمی درمانی، یک روش استاندارد برای درمان بسیاری از انواع سرطان است. داروها برای از بین بردن سلولهای سرطانی یا جلوگیری از رشد آنها به کار میرود. عوارض جانبی ممکن است شامل خستگی، حالت تهوع، استفراغ، افزایش خطر عفونت و ریزش مو باشد.
عوامل موثر بر روند درمان
در تحقیقاتی که از عوارض بعد از جراحی تومور نخاعی در بین سالهای 1993 تا 2002 در ایالات متحده گزارش شد، مشخص گردید که امکان اظهار نظر دقیق در مورد میزان عوارض بعد از جراحی وجود ندارد و در اکثریت تحقیقات نتایج تنها منوط بر بیماران بستری در بیمارستان است. عواملی از جمله: سن، جنسیت، قومیت، بیماریهای زمینهای، پاتولوژی و گرید تومور، وضعیت عصبی قبل از عمل و شرایط بیمارستان از جمله موارد مهم در ایجاد عوارض بعد از جراحی محسوب میشوند. از این رو، عوارض بعد از عمل، به پارامترهای مختلفی از جمله: شرایط، سن و بیماریهای زمینهای بیمار، شرایط بیمارستان و یا کلینیک، شناخت و مدیریت سریع عوارض غیر عصبی توسط پزشک و موارد دیگر بستگی دارد. برای مثال، در مطالعهای که در آن بیماران بدون عارضه با بیمارانی که دچار یک عارضه بودند مقایسه شد، مشخص گردید که تعداد افراد گروه دوم، چهار برابر بیشتر بوده است.
عوارض بعد از جراحی
عوارض کلیوی/ادراری، خونریزی/هماتوم بعد از عمل و عوارض ریوی بیشترین عوارض بعد از جراحی تومور نخاعی، و عوارض شایع عصبی، کمترین موارد هستند. همچنین، تأثیر منفی و قابل توجه عوارض عمدتاً غیرعصبی بر پیامدهای بیمار مشخص شد. شناخت و مدیریت سریع نورولوژیک نیز به عنوان عوارض غیر عصبی بعد از عمل، در مدیریت موفق جراحی بیماران بسیار مهم است. تأثیر منفی بیماریهای همراه بر پیامد نامطلوب در بیماران پس از جراحی متاستاز ستون فقرات مشاهده شده است. همچنین، متاستاز تومور از عوارض جانبی دیگری است که میتواند تاثیر منفی در روند درمان داشته باشد. تشخیص و مدیریت عوارض غیرعصبی نارسایی کلیه، اختلال عملکرد قلبی ریوی و خونریزی پس از عمل، از دیگر موارد عوارض بعد از جراحی تومور نخاعی هستند. بنابراین، به نظر میرسد آنچه که در عوارض بعد از عمل تومور نخاعی تاثیرگذار است، شرایط پزشکی بیمار، مدیریت جراح و شرایط تومور باشد.


















نظر شما