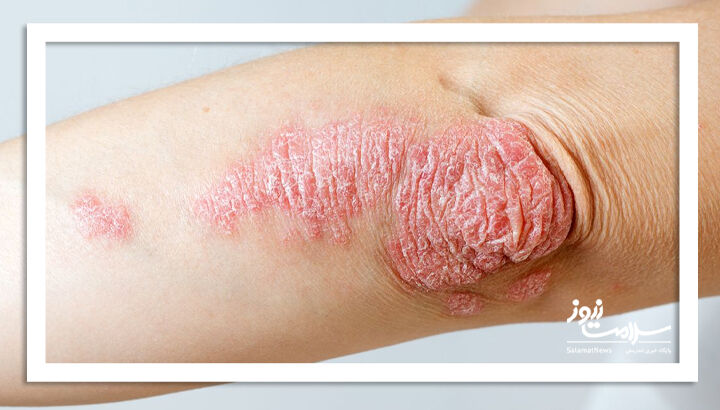
به گزارش سلامت نیوز به نقل از verywellhealth، برخی داروهای پرمصرف میتوانند باعث عود یا تشدید پسوریازیس شوند. اگر پیش از این به پسوریازیس مبتلا بودهاید، مصرف این داروها ممکن است مدت یا شدت علائم شما را افزایش دهد. حتی در برخی موارد، مصرف دارو میتواند باعث بروز پسوریازیس در افرادی شود که پیشتر هرگز این بیماری را نداشتهاند.
علت دقیق این پدیده مشخص نیست. برخی داروها احتمالاً واکنش خودایمنی را «فعال» میکنند و برخی دیگر موجب پدیدهای به نام پاسخ کُبنر میشوند (یعنی یک واکنش آلرژیک به دارو میتواند در محل ضایعه باعث بروز پسوریازیس شود).
۱. بتابلاکرها (Beta-Blockers)
داروهای کنترل فشار خون هستند و از شایعترین عوامل دارویی ایجاد یا تشدید پسوریازیس به شمار میروند. میتوانند باعث پسوریازیس پلاکی و چرکی در کف دست و پا شوند. قطرههای بتابلاکر برای درمان گلوکوم نیز با پسوریازیس ناخن ارتباط دارند.
پروپرانولول (Inderal) شایعترین عامل در این گروه است.ویژگی مهم این داروها، دوره نهفتگی طولانی بین شروع مصرف و بروز علائم است. قطع دارو معمولاً باعث بهبود پوست در چند هفته میشود، ولی تغییر به بتابلاکر دیگر معمولاً کمکی نمیکند.
۲. لیتیوم (Lithium)
داروی درمان اختلالات روانپزشکی مانند دوقطبی است و در حدود ۵۰٪ مبتلایان به پسوریازیس باعث عود بیماری میشود. میتواند انواع مختلف پسوریازیس از جمله پلاکی، چرکی، پسوریازیس ناخن و آرتریت پسوریاتیک را ایجاد کند.مصرف مکمل اینوزیتول یا اسیدهای چرب امگا-۳ ممکن است خطر عود را کاهش دهد، ولی لیتیوم معمولاً تنها در صورت غیرقابل کنترل بودن علائم قطع میشود.
۳. داروهای ضد مالاریا (Antimalarials)
مانند هیدروکسیکلروکین (Plaquenil) و کلروکین، برای درمان مالاریا، آرتریت روماتوئید و لوپوس استفاده میشوند و میتوانند باعث پسوریازیس پلاکی یا چرکی و تشدید آرتریت پسوریاتیک شوند. علائم معمولاً ظرف چند هفته از شروع دارو ظاهر میشوند و تا ماهها ادامه مییابند.
۴. اینترفرونها (Interferons)
داروهای ضد ویروسی و تعدیلکننده ایمنی هستند که در درمان هپاتیت C، برخی سرطانها و اماس استفاده میشوند.
-
اینترفرون-آلفا: مرتبط با پسوریازیس پلاکی و تا حدی آرتریت پسوریاتیک.
-
اینترفرون-بتا: میتواند باعث شروع یا تشدید علائم شود.
قطع دارو معمولاً فقط در صورت غیرقابل تحمل بودن علائم انجام میشود.
۵. تربینافین (Terbinafine)
داروی ضد قارچ (خوراکی و موضعی) که میتواند باعث پسوریازیس پلاکی، چرکی منتشر یا معکوس شود. شکل خوراکی (لامیزیل) بیشترین ارتباط را با بروز این مشکل دارد.
۶. مهارکنندههای ACE
داروهای کاهنده فشار خون مانند بنازپریل و انالاپریل. خطر بروز پسوریازیس در افراد بالای ۵۰ سال و کسانی که سابقه خانوادگی دارند بیشتر است. تصمیم به ادامه یا قطع این دارو به شرایط بیمار بستگی دارد.
۷. مسدودکنندههای TNF (TNF Blockers)
داروهای بیولوژیک برای بیماریهای خودایمنی مانند کرون، آرتریت روماتوئید و اسپوندیلیت آنکیلوزان. بهطور پارادوکسیک میتوانند در ماههای اول باعث شروع یا تشدید پسوریازیس شوند، هرچند بعداً ممکن است علائم بهبود یابد. قطع دارو معمولاً فقط در موارد شدید انجام میشود.
۸. آنتیبیوتیکهای تتراسایکلین
مانند داکسیسایکلین، تتراسایکلین و مینوسایکلین که احتمال میرود باعث بروز یا تشدید پسوریازیس شوند، هرچند شواهد قوی در این باره محدود است.
۹. داروهای دیگر
-
بنزودیازپینها مانند آلپرازولام (Xanax)، دیازپام (Valium) و لورازپام (Ativan)
-
داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ناپروکسن و ایندومتاسین
-
کورتیکواستروئیدها مانند پردنیزولون (قطع ناگهانی میتواند باعث عود شدید شود، بنابراین باید تدریجی کاهش یابد)
نکته مهم:
هرگز بدون مشورت با پزشک، دارویی را که برایتان تجویز شده قطع نکنید. اگر مشکوک هستید دارویی باعث تشدید پسوریازیس شده، باید با متخصص روماتولوژی یا پوست مشورت کنید تا در صورت لزوم دوز تغییر کند یا درمان جایگزین شود. همچنین همیشه پزشک خود را از تمام داروها، مکملها و گیاهان دارویی که مصرف میکنید مطلع سازید.











نظر شما